Managing hypertension during pregnancy
The first-line drug for hypertension during pregnancy is methyldopa. Second-line drugs include  - and - and 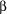 -blockers, which appear to be effective adjuncts to first-line therapy, reducing many adverse effects associated with high-dose treatment. -blockers, which appear to be effective adjuncts to first-line therapy, reducing many adverse effects associated with high-dose treatment.
Patients with preexisting mild hypertension (140/90 to 150/100 mm Hg) should discontinue antihypertensive therapy before conception or as soon as pregnancy is confirmed. For patients with labile BP, drastically reduced physical activity often appears to reduce BP and benefit fetal growth. In these patients, perinatal outcome is generally similar to that for patients without hypertension. However, BP that does not decrease in the 2nd trimester is an ominous sign.
In patients with preexisting moderate hypertension (150/100 to 180/110 mm Hg), therapy should be changed to methyldopa. Methyldopa can be started at 250 mg po bid and can be increased to 2 g/day or more as long as the patient is observed so that excessive somnolence, depression, and symptomatic orthostatic hypotension are avoided. These patients must be taught to self-monitor BP and should have monthly renal function tests. Ultrasound examinations should be performed to monitor fetal growth. Early maturational fetal studies should be performed, and the fetus should be delivered at the 38th wk or earlier.
Patients with preexisting severe hypertension (>= 180/110 mm Hg) must be evaluated immediately. BUN, creatinine, creatinine clearance, and total urinary protein should be measured, and a funduscopic examination should be performed as a basis for patient counseling. Maternal and fetal prognoses are poor. If continuation of pregnancy is strongly desired and deemed worth the risks, a second-level antihypertensive  - or - or 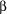 -blocker (eg, propranolol 40 mg bid) is often required. These labile patients with fragile fetuses usually require hospitalization for much of the latter part of pregnancy. If the patient's condition worsens, the pregnancy must be terminated. ACE inhibitors are contraindicated in the 2nd and 3rd trimesters. -blocker (eg, propranolol 40 mg bid) is often required. These labile patients with fragile fetuses usually require hospitalization for much of the latter part of pregnancy. If the patient's condition worsens, the pregnancy must be terminated. ACE inhibitors are contraindicated in the 2nd and 3rd trimesters.
先兆性流產 -- 亦稱迫切性流產
造成流產的原因很複雜,甚至有許多原因是不明的。只有依靠準媽媽多加留意自己的身體,盡量排除一些可能的因素,才能確保整個孕期的順利。
流產有些是自然淘汰,有些是可以治療的
郭綜合醫院婦產科主任林大欽表示,流產佔整個懷孕的10~15%,有些流產是自然淘汰的結果,很難避免,有些如習慣性流產是有原因,可以治療的。一般來說,約有25-40%的流產是由於染色體異常所引起,而37、38歲以上的高齡產婦,染色體異常的機率更高達40%以上;25%為黃體素不足的荷爾蒙因素引起;20%為感染所造成;另外,25%的流產屬其它或不明原因,例如胎兒器官發育不良、子宮畸形、或子宮有中隔、肌瘤、腺肌瘤、沾粘等。
其實流產的原因很複雜,除了因習慣性流產而曾就醫,或平時已就醫檢查的不孕症病人,醫師可以推測其原因,一般人的流產需進一步詳細檢查才能找出原因。但沒有絕對證據顯示.有過一次流產者,其再流產的機率會增加。所以一般三次以上流產稱為 ” 習慣性流產 ” 者 ,或二次流產並且為高危險群如不孕症病患、高齡、慢性病、子宮異常、內分泌異常者,才有必要做詳細檢查。
而且有時候精子和卵子在剛結合的早期胚胎階段就隨月經排出,因為此時一般人不會去驗尿,再者有些即使驗尿也無法驗出懷孕。此種因著床失敗而產生的流產,都在不知不覺中,但卻是一種自然淘汰,因為不是習慣性流產的偶發性流產約40%為染色體異常所引起。(見附註)
流產的分類
一般常見的分為先兆性、過期性、不可避免性、不完全性、習慣性流產。
一、先兆性流產 :
亦稱為切迫性流產,為早期懷孕 20週以內,有些出血,感覺腹部微疼,子宮頸未開,且仍繼續懷孕中。由於已有流產的跡象,故為先兆性流產。先兆性流產可立即就醫而安胎。
二、過期性流產:
懷孕 20週以內發生胎死腹中,或胚胎無法成形,胚體滯留子宮內。常見的例如空泡卵,早期胚囊分化為內層細胞與外層細胞,內層細胞可能因胚胎部份的染色體異常而內層細胞無法形成,而外層細胞一直發展,即為空泡卵。空泡卵長到一定程度,即會因而無法再生長且荷爾蒙不足,而可能會自然流掉。由於應流產而沒有流產(仍停留一段時間),故稱為錯失性,也稱過期性流產。
三、不可避免性流產 :
子宮頸已開,長期大量出血,持續疼痛宮縮,甚至羊膜破水。或已引起敗血症,子宮被感染而發炎嚴重,大量出血及宮縮的敗血性流產。由於情況已嚴重到一定會流產,故稱不可避免性流產。
四、不完全性流產:
懷孕 20週以內,部分懷孕物如胎盤或胚胎已排出子宮,此常引起大量出血,而須緊急處理。如果全部的懷孕物如胎盤、羊膜及胚胎已完全排出子宮,則稱為完全性流產。
五、習慣性流產:
連續三次以上流產稱之,且因有較高的再發生率,必須詳細檢查是否子宮異常、內分泌異常、遺傳基因或免疫機能異常,並斟酌 予 以治療才能免於再次流產。
關於引發流產的藥物 :
一般人喜歡亂吃成藥及中藥,懷孕期要特別當心,因除致畸胎的藥物之外,許多藥物都會引起流產 ,尤其未來如果RU486未列入管制性藥品,就可能被誤食,或被惡意使用誘發流產,豈能不小心。其它許多西藥也含有造成子宮收縮的成分,例如有一種胃藥曾造成多名孕婦流產,才被發現含有引起子宮收縮成分,現在反而變成產科用藥。所以孕婦不要自行購買藥物,應經由醫師處方。當然可能致畸胎的藥物就不勝枚舉了,自然應當小心。另外,中藥也有會造成流產的藥材,過去中國許多宮廷、民間故事中,有許多關於墮胎的故事即為例證。
有出血要進快找醫師
雖然流產可能是自然淘汰,可將不好的胚胎排掉。但如果胎兒本身沒有問題,是母體的問題.例如黃體素不足、前置胎盤、子宮頸閉鎖不全,則可藉由安胎,確保順產。雖然懷孕過程很辛苦 ,也有人從懷孕初期一直安胎到懷孕末期。但小孩生下來後,他是健康的,所有的辛苦都是值得的。
如果是母體沒有問題,胎兒有異常,或妊娠26週以內的早期破水,經由醫師的告知,患者應選擇是否安胎。如果勉強安胎,產下來的寶寶也是有問題的寶寶,或者後來即可能胎死腹中。
但無論如何,發現有出血的現象,即應盡快就醫。尤其應注意的,孕婦不要以痛覺來判斷是否為宮縮,以為只是輕微的緊繃及放鬆,即未加以理會,到後來可能造流產或早產。事實上,有部分接近預產期的孕婦,宮縮也末必會劇痛。所以如果有腹部一陣緊、一陣鬆,白帶增多的情形,也要儘速就醫,因為可能有早產、流產、或子宮頸閉鎖不全的可能。
為什麼有月經 ?
青春期後的女性卵巢曾週期性的製造女性荷爾蒙及排卵,為孕育生命,子宮會因荷爾蒙的刺激,而製造一層豐厚的子宮內膜,以迎接受精卵來著床。如果沒有著床,子宮內膜會往兩週內剝落,沿著陰道排出體外,即為月經。
如果排卵期的前後幾天發生性行為,射精後會積數以千萬計的精蟲經過陰道,只有不到射出精蟲的萬分之壹(約數十到數佰隻)到達輸卵管壺腹部,其中只有一隻會通過卵膜進入卵子,此時受精卵在輪卵管裡,進行分裂並慢慢移到子宮內(約需4-5天),最後附著在子宮內膜內,這就是著床。 |